Chứng loạn sản biểu bì mụn cóc (Epidermodysplasia verruciformis - EV) - một bệnh mãn tính và có thể tái phát. Đây là bệnh có sự kết hợp của cả yếu tố di truyền và virus. Biểu hiện bên ngoài là các tổn thương dạng nốt sùi, chồng lấp lên nhau như vỏ cây, nên còn được gọi dân dã là “hội chứng người cây”.
1. Định nghĩa
Chứng loạn sản biểu bì dạng sùi (Epidermodysplasia verruciformis - EV) là một rối loạn da di truyền hiếm gặp, được Lewandowsky và Lutz mô tả lần đầu tiên vào năm 1922.
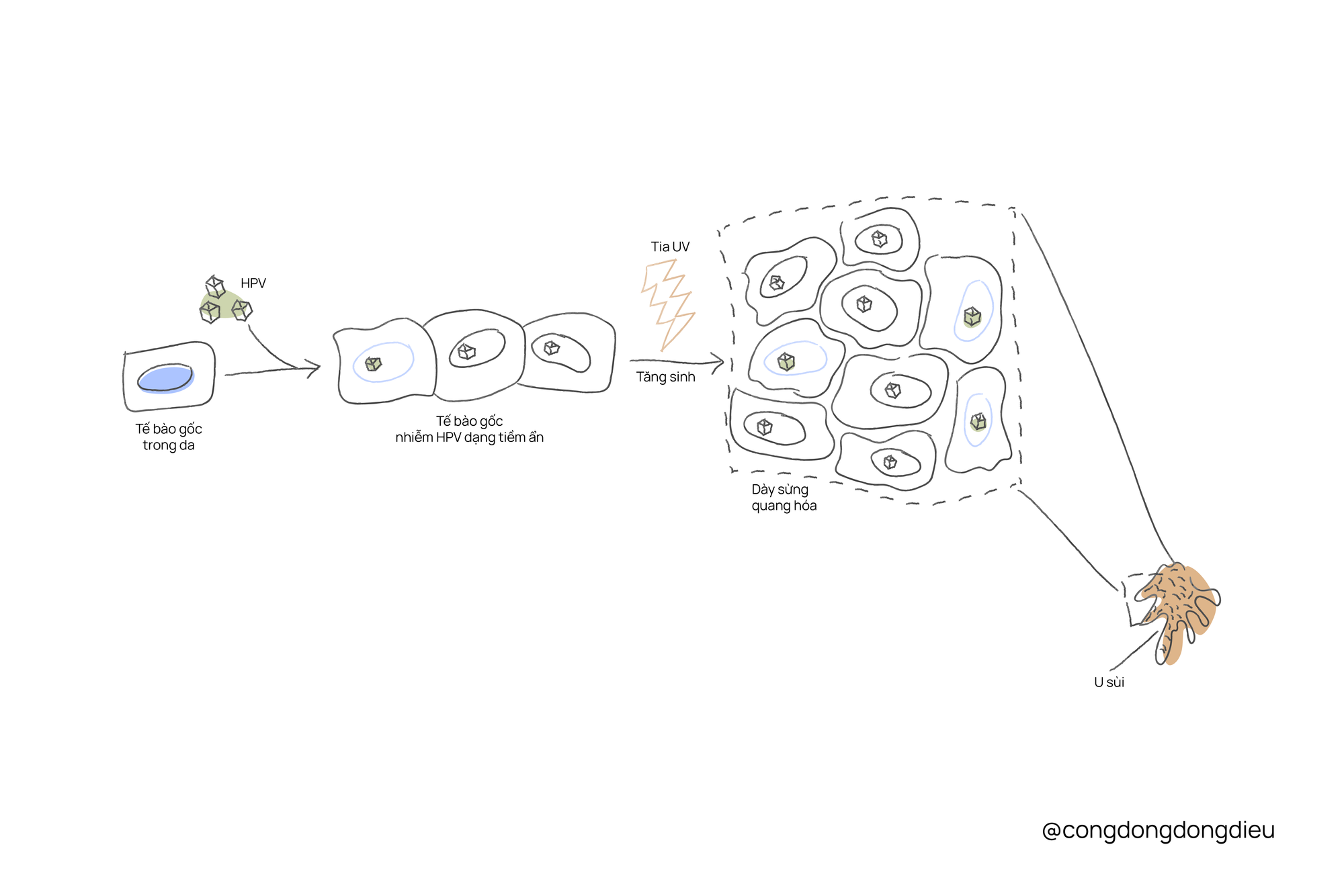
EV đặc trưng bởi sự nhạy cảm bất thường của da người bệnh với một số loại virus gây u nhú ở người (Human Papillomavirus - HPV), đặc biệt là nhóm beta-papillomavirus. Thay vì “thủ tiêu” virus theo cơ chế miễn dịch thông thường, cơ thể người bệnh lại phản ứng bằng cách phát triển các tổn thương da đa hình. Cụ thể, tế bào sừng tăng sinh liên tục, phồng to bất thường và chồng chất lên nhau, tạo các u sùi (verruciform) đặc trưng giống vỏ cây trên da.
Sự nhân lên liên tục và bất thường của tế bào sừng tại vùng nhiễm virus này cũng dẫn đến nguy cơ cao mắc ung thư da không phải tế bào hắc tố, đặc biệt là ung thư biểu mô tế bào vảy (squamous cell carcinoma - SCC). Nguy cơ tiến triển thành ung thư là cao nhất ở vùng da bệnh mà phải tiếp xúc nhiều với ánh nắng mặt trời.
2. Dịch tễ học
EV được coi là một bệnh hiếm, với số lượng ca bệnh được báo cáo dao động từ hơn 200 đến khoảng 500 ca trên toàn cầu. EV thường khởi phát sớm, cụ thể: 7.5% khởi phát ở độ tuổi sơ sinh, 61.5% bắt đầu ở độ tuổi từ 5-11 tuổi và 22.5% khởi đầu ở độ tuổi dậy thì. EV cũng thường xuất hiện sớm hơn ở khí hậu ấm hơn, một chi tiết thú vị về ảnh hưởng của môi trường đến diễn tiến bệnh.
Một khía cạnh quan trọng của dịch tễ học EV là nguy cơ sinh ung thư. Một thống kê được cập nhật gần nhất vào năm 2024 của David J. Myers, Eddie Kwan và Eric P. Fillman báo cáo rằng 30 - 70% bệnh nhân EV sẽ tiến triển thành ung thư biểu mô tế bào vảy ở một thời điểm nào đó trong đời, thường ở độ tuổi khoảng 40 - 50.
3. Cơ chế bệnh sinh
EV chủ yếu xuất hiện ở những người mang đột biến gen trong các gene EVER1 (TMC6) và EVER2 (TMC8), nằm trên nhiễm sắc thể số 17, những đột biến này gây suy giảm khả năng miễn dịch bẩm sinh đối với một số chủng HPV, đặc biệt là các loại có nguy cơ cao như HPV5 và HPV8.
a. Vai trò của các gen EVER1 và EVER2 trong hệ miễn dịch
Các gen EVER1 và EVER2 có thể được xem như những “người lính bảo vệ” của tế bào, đóng vai trò quan trọng trong việc bảo vệ cơ thể khỏi các tác nhân xâm nhập, đặc biệt là virus. Những gen này là bản chỉ dẫn để sản xuất ra các protein xuyên màng nằm trong mạng lưới nội chất của tế bào. Các protein này giống như các chốt canh cổng, giúp truyền tín hiệu và điều chỉnh phản ứng miễn dịch của tế bào. Chúng cũng giúp ngăn chặn sự xâm nhập của HPV bằng cách đóng cánh cổng của tế bào, giữ cho virus không thể xâm nhập và gây hại cho cơ thể.
Khi có sự đột biến trong các gen EVER1 và EVER2, “người lính bảo vệ” không còn nhận diện và ngăn cản được sự xâm nhập của HPV. Giống như khi một cánh cổng bảo vệ bị mở, HPV có thể dễ dàng xâm nhập vào tế bào và bắt đầu sinh sôi. Điều này dẫn đến nhiễm trùng dai dẳng, không được kiểm soát và làm tăng nguy cơ hình thành các u sùi. Đặc biệt, với những chủng HPV có khả năng gây ung thư như HPV5 và HPV8, sự suy yếu của hệ thống phòng vệ này tạo điều kiện cho bệnh tiến triển nặng hơn.
b. HPV và sự phát triển của EV
HPV là một nhóm virus gây u sùi, có hơn 200 chủng khác nhau, trong đó một số chủng có thể gây ung thư, đặc biệt là các chủng HPV16 và HPV18. Tuy nhiên, ở những bệnh nhân bị EV, sự xuất hiện của các tổn thương da chủ yếu liên quan đến các chủng HPV có khả năng gây ung thư khác, như Trang nói ở trên (bao gồm HPV5 và HPV8), những chủng này có thể dẫn đến sự phát triển của ung thư biểu mô tế bào vảy sau một thời gian dài nhiễm trùng.
Khi các bệnh nhân mang đột biến trong gen EVER1 hoặc EVER2 tiếp xúc với các chủng HPV5 và HPV8, virus dễ dàng xâm nhập và duy trì sự hiện diện lâu dài trong cơ thể. Hiểu đơn giản là chính cơ thể của người bệnh được thiết kế sẵn việc “bày đường cho hưu chạy”.
Điều này gây ra các tổn thương da, thường là các sùi hoặc mụn cóc, đặc biệt là ở những vùng da dễ bị tổn thương như mặt, cánh tay và thân thể. Các tổn thương này có thể tiến triển và biến đổi thành ung thư, đặc biệt là khi nhiễm trùng kéo dài mà không có sự can thiệp điều trị.
c. Các chủng HPV khác và nguy cơ ung thư
Ngoài HPV5 và HPV8, các chủng HPV khác như HPV3, 10, 12, 14, 15, 17, 19-25 và 36-38 cũng đã được ghi nhận trong các bệnh nhân EV, góp phần vào sự phát triển của các tổn thương da. Mặc dù các chủng này không mạnh mẽ như HPV5 và HPV8 trong việc gây ung thư, nhưng chúng vẫn có thể gây ra các mụn cóc và tổn thương da, với một số chủng có tiềm năng dẫn đến ung thư da.
d. Tính di truyền của EV và khả năng phát triển ung thư
Bệnh này chủ yếu là do di truyền lặn trên nhiễm sắc thể thường, có nghĩa là để một người mắc bệnh, họ phải nhận hai bản sao đột biến gen từ cả cha và mẹ. Những người chỉ mang một bản sao đột biến gen EVER1 hoặc EVER2 (gọi là người mang gen bệnh) thường không có triệu chứng bệnh, nhưng họ vẫn có thể truyền gen này cho thế hệ sau. Điều này tạo ra nguy cơ di truyền cao đối với những gia đình có tiền sử mắc bệnh EV.
Tuy nhiên, cũng có những trường hợp hiếm gặp cho thấy bệnh có thể di truyền theo kiểu trội trên nhiễm sắc thể thường, có nghĩa là chỉ cần một bản sao gen đột biến cũng đủ để biểu hiện bệnh. Điều này làm cho bệnh dễ xuất hiện hơn ở những người có quan hệ huyết thống. Ngoài ra, bệnh cũng có thể liên kết với nhiễm sắc thể giới tính X, khiến nam giới trong gia đình có nguy cơ mắc bệnh cao hơn, vì họ chỉ có một nhiễm sắc thể X.
Mặc dù vậy, không phải tất cả những người mang đột biến gen này đều phát triển thành ung thư.
4. Các yếu tố nguy cơ khác
Môi trường sống và thói quen sinh hoạt cũng là những yếu tố có thể làm tăng nguy cơ phát triển EV và các tổn thương liên quan.
Một trong những yếu tố quan trọng là tia UV từ ánh sáng mặt trời, có thể làm tăng sự phát triển của các u sùi trên da và tạo ra môi trường thuận lợi cho sự phát triển của HPV. Tia UV gây tổn thương DNA trong các tế bào biểu bì, có thể thúc đẩy sự tiến triển của các tổn thương da và làm tăng nguy cơ ung thư.
Ngoài ra, sự tiếp xúc với các chất hóa học độc hại, chẳng hạn như thuốc trừ sâu hoặc các chất gây ung thư khác, cũng có thể làm tăng nguy cơ phát triển các tổn thương do HPV, đặc biệt là khi hệ miễn dịch đã bị suy yếu. Những yếu tố môi trường này có thể tác động đến sự phát triển và tiến triển của EV, khiến cho các tổn thương da trở nên nghiêm trọng hơn và có nguy cơ chuyển sang giai đoạn ung thư.
5. Biểu hiện lâm sàng
Tổn thương da trong EV có thuộc tính “đa hình”, tức là rất đa dạng, không quá đặc trưng, có thể hơi trùng những bệnh lý da liễu khác. Chính đặc điểm này có thể khiến EV dễ bị chẩn đoán nhầm ở giai đoạn đầu phát bệnh. Các tổn thương của EV bao gồm các dạng chính sau:
Các nốt sần giống mụn cóc phẳng (verruca plana): Đây là dạng tổn thương đặc trưng của EV, với các nốt sần nhỏ, phẳng, có thể xuất hiện trên tay, chân, mặt và cổ. Chúng thường có màu sắc như da bình thường hoặc hơi nhạt hơn. Các nốt sần này có thể rất nhỏ và ít được chú ý nhưng sẽ trở nên dày lên và lan rộng theo thời gian.
Mảng sần hợp lại thành đám: Các tổn thương có thể tạo thành những mảng sần có thể hợp lại với nhau, thường thấy ở vùng da cơ thể. Điều này có thể khiến tổn thương trông giống bệnh hắc lào (pityriasis versicolor - một bệnh nhiễm trùng da do nấm Malassezia), nhưng sự khác biệt chủ yếu nằm ở nguyên nhân gây ra và hình thái của các mảng tổn thương.
Tổn thương giống vảy nến (psoriasis) ở khuỷu tay: Các tổn thương da ở khuỷu tay có thể có dạng sần, đỏ và dày, giống với bệnh vảy nến. Điều này có thể gây nhầm lẫn trong việc chẩn đoán, vì tổn thương của EV có thể có sự thay đổi về màu sắc và độ dày giống với vảy nến.
Tổn thương giống u bã nhờn (seborrheic keratosis): Trên trán, cổ và thân, EV có thể tạo ra các tổn thương tương tự u bã nhờn, với các khối u da màu nâu hoặc đen, cứng và có thể nổi lên trên bề mặt da. Điều này tạo ra sự nhầm lẫn với các u bã nhờn thông thường, mặc dù nguyên nhân và quá trình phát triển của chúng khác nhau.
6. Chẩn đoán chuyên sâu
Để chẩn đoán chính xác EV và tránh nhầm lẫn với các bệnh da liễu khác, cần phải thực hiện một quy trình chẩn đoán chuyên sâu, kết hợp với các phương pháp xác định đặc trưng của bệnh.
Bên cạnh các đặc điểm lâm sàng, có thể chẩn đoán chuyên sâu EV thông qua:
a. Sử dụng xét nghiệm vi sinh để xác định HPV
Do EV có mối liên quan mật thiết với nhiễm virus papillomavirus ở người (HPV), một bước quan trọng trong chẩn đoán là xét nghiệm xác định sự hiện diện của HPV trong các tổn thương da. Xét nghiệm này giúp phân biệt EV với các bệnh lý khác có tổn thương da tương tự, như các bệnh mụn cóc thông thường hoặc u bã nhờn.
Phương pháp PCR (Polymerase Chain Reaction): Đây là một kỹ thuật chính xác để phát hiện DNA của HPV trong các mẫu da hoặc các tổn thương bị ảnh hưởng. Các chủng HPV liên quan đến EV thường thuộc nhóm HPV loại 5, 8, và 14. Phương pháp PCR có thể giúp xác định chính xác các chủng virus gây bệnh và hỗ trợ trong việc chẩn đoán.
Xét nghiệm xác định chủng HPV: Các chủng HPV gây bệnh trong EV có thể khác với những chủng gây các loại mụn cóc thông thường. Việc xác định chính xác chủng virus sẽ giúp phân biệt EV với các bệnh lý khác có tổn thương da giống nhau, như mụn cóc phẳng hay mụn cóc sinh dục.
b. Phân biệt với các bệnh da liễu khác thông qua đặc điểm vi thể
Việc phân biệt EV với các bệnh da khác, chẳng hạn như vảy nến hoặc pityriasis versicolor, có thể được thực hiện thông qua xét nghiệm vi thể. Đây là một phương pháp quan trọng để phân biệt các tổn thương do các nguyên nhân khác nhau.
Mẫu sinh thiết da: Sinh thiết da từ vùng tổn thương có thể giúp xác định các đặc điểm mô học của bệnh. Trong EV, mẫu sinh thiết sẽ cho thấy sự hiện diện của các tế bào biểu bì dày đặc - đặc điểm đặc trưng như tăng sừng (hyperkeratosis), cộng với hiện tượng dày lớp gai của thượng bì (acanthosis) và sự hiện diện của các tế bào sừng bất thường (lớn, trong suốt tại lớp thượng bì). Tình trạng này khác với vảy nến - nơi có sự hiện diện của các tế bào viêm và thâm nhiễm tế bào lympho, hoặc bệnh hắc lào - nơi có sự hiện diện của các sợi nấm Malassezia.
Hình ảnh vi thể: Các tổn thương EV có đặc điểm vi thể là sự xuất hiện của các tế bào biểu bì dày lên, đồng thời có sự tích tụ của các tế bào sừng và hình thành các lớp vảy mỏng. Các tế bào này có thể chứa các tổn thương do virus HPV, một dấu hiệu đặc trưng của EV.
c. Xác định gen liên quan đến EV
Do EV là một bệnh lý di truyền, việc xác định các đột biến gen cũng là một bước quan trọng trong chẩn đoán. Những đột biến này dẫn đến sự suy giảm khả năng miễn dịch của cơ thể đối với các nhiễm trùng HPV, làm tăng nguy cơ phát triển các tổn thương da. Điều này đặc biệt hữu ích trong các trường hợp gia đình có tiền sử bệnh hoặc khi có các tổn thương da nghi ngờ là EV nhưng không có sự hiện diện rõ ràng của HPV. Tuy nhiên, do chi phí cao và đòi hỏi sự đầu tư về công nghệ nên thường được dùng sau cùng, khi các phương pháp chẩn đoán khác không mang đến kết luận rõ ràng.
d. Phân biệt với các bệnh lý u da
EV có thể gây ra các tổn thương giống u bã nhờn hoặc các u da lành tính khác. Tuy nhiên, các tổn thương do EV có xu hướng có đặc điểm vảy mỏng và có thể xuất hiện ở những vùng da có ánh sáng mặt trời chiếu vào, trong khi các u bã nhờn thường xuất hiện ở những vùng có tuyến bã nhờn hoạt động mạnh như mặt và ngực.
7. Phương pháp điều trị chuyên biệt và kiểm soát
Hiện tại, chưa có phương pháp chữa trị dứt điểm cho EV. Các biện pháp xử lý, phòng ngừa bao gồm:
Phẫu thuật cắt bỏ các tổn thương lớn hoặc gây khó khăn;
Sử dụng liệu pháp quang động (photodynamic therapy) kết hợp với phẫu thuật;
Điều trị toàn thân bằng retinoid như acitretin hoặc isotretinoin để kiểm soát sự phát triển của tổn thương;
Bảo vệ da khỏi ánh nắng mặt trời bằng cách sử dụng kem chống nắng và hạn chế tiếp xúc với tia UV, nhằm giảm nguy cơ ung thư da; Việc theo dõi thường xuyên và can thiệp sớm là cần thiết để quản lý các biến chứng, đặc biệt là nguy cơ tiến triển thành ung thư.
#Noted: Các liệt kê mà Trang nêu ra ở trên chỉ mang tính chất tổng hợp thông tin chứ không phải để các bạn tự ý mua thuốc và điều trị tại nhà. Hãy thăm khám bác sĩ và theo đúng phác đồ điều trị để đạt được hiệu quả điều trị tốt nhất nghen.
8. Tương lai trong điều trị và nghiên cứu
Nghiên cứu gần đây tập trung vào việc hiểu rõ hơn về cơ chế di truyền và miễn dịch của EV, cũng như tìm kiếm các phương pháp điều trị hiệu quả hơn. Một số nghiên cứu đã khám phá vai trò của các yếu tố miễn dịch trong EV mắc phải, trong khi các nghiên cứu khác tập trung vào mối liên hệ giữa nhiễm HPV và con đường gây ung thư.
Đơn cử, một nghiên cứu của Michele Parietti và cộng sự vào năm 2021 đã làm sáng tỏ mối quan hệ chặt chẽ giữa EV và các yếu tố miễn dịch trong bối cảnh suy giảm miễn dịch, cụ thể là ở một bệnh nhân HIV. Trong trường hợp này, EV trở nên nghiêm trọng hơn đáng kể sau khi bệnh nhân được tiêm vaccine HPV, mặc dù hệ miễn dịch của họ đã ổn định, với lượng HIV được kiểm soát ở mức thấp nhờ liệu pháp kháng virus (ART).
Các tác giả giả thuyết rằng hiện tượng này có thể xuất phát từ một cơ chế tương tự hội chứng viêm phục hồi miễn dịch (Immune Reconstitution Inflammatory Syndrome - IRIS). Trong đó vaccine HPV, chứa các mảnh kháng nguyên của virus, kích hoạt một chuỗi phản ứng miễn dịch phức tạp. Phản ứng này, thay vì bảo vệ, lại làm trầm trọng thêm các tổn thương da đặc trưng của EV, cho thấy rằng sự suy yếu miễn dịch trước đó do HIV có thể tạo điều kiện cho HPV (đặc biệt là beta-HPV) phát triển mãn tính, và khi hệ miễn dịch được kích hoạt trở lại, nó gây ra một phản ứng viêm quá mức, làm bệnh tiến triển nặng hơn.
Phát hiện này nhấn mạnh vai trò quan trọng của cân bằng miễn dịch trong việc kiểm soát EV mắc phải, đồng thời đặt ra câu hỏi về tác động của các can thiệp miễn dịch, như vaccine, ở những bệnh nhân có tiền sử suy giảm miễn dịch.
Các liệu pháp điều trị tiềm năng bao gồm liệu pháp gen (VD: Sử dụng virus làm “cầu nối” để vận chuyển và “cắt ghép” gen như AAV (Adeno-Associated Virus) hoặc lentivirus, nhằm đưa gen “xịn” vào thay thế gen “hỏng”) và miễn dịch nhắm mục tiêu (VD: Tăng độ nhận diện của hệ miễn dịch nhờ “huấn luyện” chúng với protein E6, E7 của HPV) đã và đang được nghiên cứu, nhưng vẫn cần thêm nghiên cứu để xác nhận hiệu quả điều trị.
Thông tin liên hệ
Fanpage: https://www.facebook.com/latrang.co
Tiktok: https://www.tiktok.com/@latrang.co
Instagram: https://www.instagram.com/latrang.co/
Twins Skin Vietnam: https://www.facebook.com/twinsskin.vn
Trong Vietnam: https://www.facebook.com/profile.php?id=61568318274438
_______________
Bài viết thuộc quyền sở hữu của Là Trang và group Đồng Điệu. Đề nghị không sao chép dưới mọi hình thức khi chưa có sự đồng ý của tác giả.














Discussion